Apkoppor: Orsaker, symptom, diagnos och behandling

Skriven och verifierad av läkaren Leonardo Biolatto
Det världsomspännande utbrottet av apkoppor har visat att allmänheten har en begränsad kunskap om detta virus. Här presenterar vi fakta om dess ursprung, symptomen det ger upphov till, tillgänglig behandling och möjligheten till ett vaccin.
Det går att läsa om apkoppor på löpsedlar runt om i världen. Det är dock ingen ny sjukdom. Faktum är att fall bland människor har rapporterats sedan 1970-talet.
Namnet kan verka förvirrande, och informationen som cirkulerar om det orsakar också kontroverser och oro. Hur överförs detta virus mellan människor? Varför gick det från att vara en endemisk sjukdom i några få länder i Afrika till att orsaka utbrott i Europa, Amerika och Australien?
Sedan 1980-talet har fallen av apkoppor ökat. Sakta men stadigt. Vetenskapliga studier har kunnat svara på några frågor om viruset som orsakar det, men många frågetecken kvarstår.
I den här artikeln ska vi berätta vad vi vet om sjukdomen och de allra senaste bevisen, i samband med ett utbrott som Världshälsoorganisationen (WHO) följer noga.
Vad är apkoppor och hur uppstod det?
Apkoppor hos människor upptäcktes första gången 1970. Den första kända patienten var ett barn i Demokratiska republiken Kongo som hade smittkoppsliknande utslag men som inte uppfyllde alla villkor för att läkarna skulle kunna anse det vara ett fall av den redan kända sjukdomen, smittkoppor.
Däremot började inte virusets resa där. Faktum är att den första vetenskapliga registreringen av detta smittkoppsvirus hos primater, genom ett utbrott i laboratoriedjur, blev registrerat 1958.
Antikroppar mot detta virus isolerade forskare senare i gnagare och i apor av olika arter som lever i Afrika. Isolering av viruset som sådant, in vivo, kunde man dock bara göra två gånger från det vilda i den afrikanska skogen. Därför vet vi inte vad eller vem den verkliga reservoaren för detta virus är, det vill säga var den hittar en plats för att överleva och sedan orsaka utbrott.
Därför säger man att vi har att göra med en zoonos. Dessa är sjukdomar som vanligtvis överförs mellan vissa djur, men som ibland kan ta sig till människor och därefter i vissa fall kan ha en efterföljande smittväg människor emellan.
Olika poxvirus
Denna grupp av ortopoxvirus är en del av familjen poxvirus. Hittills finns det 4 arter i denna kategori som kan infektera människor:
- Smittkoppsvirus: Detta är det klassiska viruset som är känt över hela världen som hade en period av intensiv spridning och sedan utrotades från flera länder.
- Vacciniavirus: Detta är viruset som man använder för smittkoppsvaccinet. Det var just denna enorma världsomspännande vaccinationskampanj som ledde till deklarationen om utrotning i olika geografiska områden.
- Bovint poxvirus: Detta kan smitta boskapsdjur, men dess förekomst är förknippat med djur hållna fångenskap. Man har emellertid också sett enstaka mänskliga fall från kontakt med djur i djurparker och cirkusar.
- Apkoppsvirus: Det är detta virus som har ställt till problem på senare tid.
Du kanske också skulle vara intresserad av att läsa den här artikeln: Lär dig mer om reproduktionscykeln för virus
Överföring av detta virus
Zoonotisk överföring, det vill säga från djur till människa, är den bäst dokumenterade överföringen av denna sjukdom. Rapporterna vi har kommer från Afrika, och de fåtal länder där detta virus i årtionden varit nästan helt begränsat till.
Även om namnet apkoppor antyder att icke-mänskliga primater är primärt ansvariga för överföring till vår art, visar forskning på att det är gnagare som utgör den primära reservoaren. Människors förtäring av gnagare, jakt för att utrota dem som skadedjur och hantering av råttor och ekorrar verkar vara den första kontaktpunkten för infektion.
Man har på landsbygden i Afrika identifierat situationer som gör överföring från djur till människor mer sannolikt. Till exempel när människor sover på marken. Detta är också fallet om människor äter vilda djur (närmare bestämt gnagare).
Andra bevis har uteslutit faktorer som man tidigare trott vara misstänkta riskfaktorer, men som alltså inte visat sig vara det, åtminstone inte hittills. Vi kan nämna följande:
- Att äga husdjur
- Att komma i kontakt med avföring från vilda djur

Överföring mellan människor
Det nuvarande utbrottet av apkoppor beror på överföring från människa till människa, eftersom de avlägsna geografiska områdena och samtidiga fall praktiskt taget utesluter att de alla beror på zoonotiska orsaker. Detta är inget nytt, eftersom det redan tidigare har förekommit rapporter om infektioner från människa till människa.
Det kanske mest slående nu är antalet patienter som utgör infektionskedjan. Även med människor där själva kedjan inte går att definiera vet vi inte hur de kan ha blivit smittade. Man ser till exempel fall där ingen av patientens nära kontakter uppvisar några symptom.
I tidigare rapporter om utbrott på 1980- och 1990-talen nådde smittkedjan som mest 8 personer. Detta innebär att detta är maxantalet med nära kontakter efter “patient noll” som man kunnat bekräfta med en diagnos.
Detta representerar en mycket låg attackfrekvens i jämförelse med liknande sjukdomar. En sjukdoms attackfrekvens är ett epidemiologiskt mått för att avgöra hur stor andel av en patients närmaste kontakter som blir smittade av att bo ihop eller tillbringa tid tillsammans.
När man tittar på apkoppor så har de attackfrekvenser på maximalt 11%. Jämfört med klassiska smittkoppor är detta obetydligt, eftersom den senare har en attackfrekvens på 80 %.
Överföringsvägar
Man kan tro att nära kontakt är den mest sannolika överföringsvägen, men den mest specifika kända vägen för överföring mellan människor är via luftburna och kutana vägar. Med andra ord genom droppar av saliv och andra kroppsvätskor samt kontakt hud-mot-hud.
Som med vanliga smittkoppor är själva kopporna, det vill säga de hudskador och vätskor som utsöndras från dem, smittsamma. Viruset kan ta sig genom sekret för att nå andra föremål och människor.
Den låga attackfrekvensen och bristen på information om överföringskedjan för det aktuella utbrottet innebär att vi inte tydligare kan definiera de omständigheter som gör överföringen effektiv. Om det är en vanlig luftburen väg (som influensa), varför är inte fler nära kontakter till bekräftade patienter infekterade?
Ett särskilt problem som diskuteras i det nuvarande utbrottet är sexuell överföring. Det verkar vara en vanlig faktor bland patienter där infektionskedjan har blivit fastställd. Men det finns inga otvetydiga bevis, och för vissa specialister anser man inte ens att det är en möjlig väg.
Du kanske också skulle vara intresserad av att läsa den här artikeln: Läs om de 5 vanligaste sexuellt överförbara sjukdomarna
Vilka är symptomen på sjukdomen?
Inkubationstiden för apkoppor, det vill säga tiden från kontakt med viruset tills de första symptomen uppträder, varierar från 6 till 16 dagar. Det är inte helt klarlagt, men 2 veckor verkar vara snittet.
De klassiska fallen börjar med feber som kan vara från 1 till 4 dagar. I samband med detta kommer de klassiska febersymptomen, med huvudvärk, trötthet, myalgi och somnolens.
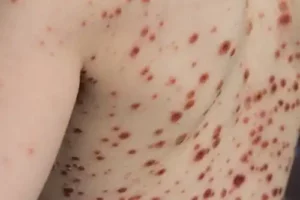
Sedan börjar det karakteristiska hudutbrottet. Det som man hittills har beskrivit är en centrifugal presentation (som börjar på kroppen och går vidare till extremiteterna) av gula koppor (fläckar) och papler (hudförhöjningar), tillsammans med vesiklar (med vätskeinnehåll) och pustler (som innehåller var) som med tiden utvecklar hårda skorpor.
Inflammation i lymfkörtlarna är ökänt i fall av apkoppor. Detta skiljer den från klassiska smittkoppor, som nästan inte har någon lymfadenopati.
Svårighetsgraden är mild för det mesta, men den kan vara dödlig i några få fall (1 % är dödligheten i Afrika). I svåra fall ser man ofta komplikationer i form av kräkningar och diarré, encefalit och lunginflammation. Vissa av patienterna får sepsis och dör av multiorgansvikt.
Det förekommer ibland även en försvagning av patientens immunsvar, vilket kan gynna superinfektion med bakterier. Detta är en av förklaringarna till de dödliga fall som når sepsis.
Det är en speciellt allvarlig situation för gravida kvinnor, eftersom de har högre dödlighet och komplikationer vid apkoppsinfektion. Vissa rapporter har också bekräftat att det kan förekomma vertikal överföring, det vill säga från den gravida kvinnan till hennes foster.
Identifiering av fall
Genom historien, från 1970 till idag, har man haft olika definitioner av hur man misstänker fall av apkoppor. Man listar dessa definitioner för att kunna identifiera patienter och isolera dem.
Varje land upprättar listor över varningsflaggor som vi bör vara medvetna om, och som sjukvårdssystemen ska reagera på med effektiva åtgärder. Det verkar vara allmänt vedertaget att man misstänker att en person kan ha sjukdomen i de fall då han eller hon har feber och vesikulära utslag, tillsammans med minst ett av följande tre symptom:
- Utslag på handflatorna eller fotsulorna.
- Inflammation i lymfkörtlarna.
- Episoder av förhöjd kroppstemperatur innan utslagen uppträder.
Detta utöver utredningen om vem som har varit i nära kontakt med den misstänkte patienten. Om personen med dessa tecken har varit i nära kontakt med någon som redan har en bekräftad diagnos är sannolikheten större att de också har fått en infektion.
Hur bekräftar man diagnosen apkoppor?
Det första steget i den diagnostiska vägen för apkoppor börjar med att läkaren har en misstanke om att en infektion med detta virus kan ligga bakom patientens symptom. Det är enligt de misstänkta fallen enligt den definition vi ger ovan.
Dessa patienter måste man först isolera så att de inte kan sprida viruset vidare till andra. Därefter kan man börja utföra olika tester för att avgöra om det går att bekräfta förekomsten av sjukdomen eller inte. Detta är ingen snabb lösning, eftersom det ännu inte finns något snabbt och allmänt test för apkoppor som är tillgängligt över hela världen.
Flera vårdinrättningar har valt att begära immunglobulintestning för IgG och IgM mot ortopoxvirus. Dessa tester är inte specifika för apkoppor, men om resultatet är positivt tillåter det att verifieringen fortsätter i väntan på mer specifika resultat, vilket kan ta lite tid.
Dessa specifika tester beror på tillgängligheten på varje vårdinrättning:
- polymeraskedjereaktion (PCR)
- immunhistokemi
- elektronmikroskopi
Dessa metoder är endast tillgängliga på vissa platser som tar emot prover från andra geografiska områden. Därför är det nästan oundvikligt att denna process kommer att dra ut på tiden. Det är viktigt att isolera misstänkta fall i väntan på en definitiv diagnos.
Immunglobuliner, PCR och immunhistokemi kräver ett blodprov från patienten. Elektronmikroskopi använder man för att göra en visuell analys av sekret om man har samlat in det och skickat till laboratoriet.
Hur behandlar man patienter med apkoppor?
Det finns ingen vedertagen och specifik behandling för apkoppor. Precis som med många andra sjukdomar som är orsakade av virus finns det inget specifikt läkemedel som kan blockera eller avbryta replikeringen av viruset.
Därför förespråkar experter isolering med stödjande åtgärder. Vissa patienter med milda symptom behöver ingen farmakologisk behandling. Andra fall är tillräckligt allvarliga för att motivera att man sätter in antivirala medel.
Det finns otillräckliga bevis på antivirala medels effektivitet för att minska komplikationer. De är reserverade för användning efter att den behandlande läkaren har gjort bedömningen att patientens tillstånd håller på att bli värre eller att han eller hon riskerar att dö. Detta gäller i snitt endast för 1 % av de diagnostiserade.
Brincidofovir och tecovirimat är namnen på två läkemedel som man har testat för behandling av ortopoxvirus. De har tidigare visat positiva resultat vid behandling av klassiska koppor, så idag representerar de det bästa alternativet vid ett utbrott.
Å andra sidan måste man även behandla komplikationer med en effektiv terapeutisk plan. Bakteriella superinfektioner, som är vanliga i svåra fall, behandlar man med antibiotika som är specifika för den identifierade mikroorganismen.
I händelse av lunginflammation eller hjärninflammation som uppträder som en komplikation under sjukhusvistelse, kan det medicinska teamet besluta om att ge livsuppehållande stödåtgärder. Detta gör man med assisterad ventilation, om patientens tillstånd motiverar det. Det skiljer sig inte mycket från hur man gör med liknande tillstånd orsakade av andra sjukdomar.
Utskrivning av patienter
Man diskuterar fortfarande vid vilken tidpunkt patienter bör få åka hem från sjukhuset. De flesta återhämtar sig tillfredsställande och har inga följdsjukdomar. Men det är problemet med överföring mellan människor som avgör frågan om när isoleringen ska upphöra.
Vid tidigare utbrott, både i Afrika och några i USA och Storbritannien, föreslog man utskrivning när sårskorporna från patienterna försvann. Man antog då att personer i det läget inte längre är smittsamma. Så är fallet med klassiska koppor.
Vissa patienter har dock visat positiva PCR-resultat i luftvägarna upp till 3 veckor efter att skorporna försvunnit. Det är inte bekräftat om detta är synonymt med en risk för att smitta andra.
Vi vet också från tidigare rapporter att det finns patienter som får lymfadenopati och hudutslag igen efter samlag efter att de har fått åka hem. Detta väcker misstanke om en förankring av viruset i underlivet, vilket kan förlänga överföringen via den vägen långt efteråt.
Finns det något vaccin?
USA:s livsmedels- och läkemedelsmyndighet (FDA) har godkänt ett vaccin som heter JYNNEOS 2019. Denna immunisering menar de är effektiv mot både smittkoppor och apkoppor.
Det har inte fastställts att det i framtiden kommer att finnas tillgängligt för massvaccinering, dock studerar man för närvarande indikationen för riskpopulationer. Människor som bor i endemiska områden, har nära kontakter med bekräftade fall och arbetare med exponering för djur som är kända för att vara reservoarer kan vara bra kandidater.
Vaccinationsschemat här är två doser med en månads mellanrum, men vi betonar att det fortfarande inte finns något godkännande för inkludering i officiella vaccinationsscheman eller för användning under omständigheterna för detta aktuella utbrott.
EU-länder arbetar dock med de juridiska frågorna om att erhålla doser som man kan ge till smittade personers nära kontakter, med tanken att det kan ge skydd för att stoppa spridningen i utsatta grupper.
Det är känt att de som vaccineras med det klassiska smittkoppsvaccinet har ett visst skydd även mot apkoppor. Skyddet som en sådan immunisering ger mot apkoppor uppskattar man till 85 %, vilket enligt många experter är mer än acceptabelt för att hålla ett utbrott under kontroll.
Faktum är att en del av det unika med detta utbrott beror på att det är få personer som är vaccinerade mot smittkoppor. Detta på grund av de geografiska områden som har förklarat detta virus utrotat. Detta kan ha ökat känsligheten hos viruspopulationer från samma familj.
Det nuvarande utbrottet: Vad vi vet
Det nuvarande utbrottet av apkoppor anser man ha börjat den 7 maj 2022, när Storbritannien rapporterade ett fall utanför Afrika. Trots detta menar vissa epidemiologer att man bör flytta detta datum bakåt i tiden till 2021, då USA rapporterade ett litet antal fall på sitt territorium.
Från början av maj till idag har det förekommit mer än 250 bekräftade fall utanför Afrika. Dessa är spridda i 16 olika länder.
Det är en situation utan motstycke, särskilt med tanke på att det finns mer än 100 misstänkta fall i isolering som väntar på en diagnos. Världshälsoorganisationen har deklarerat att det är ett utbrott men anger att det fortfarande är möjligt att kontrollera det. Dessutom anser de att risken för den allmänna befolkningen är låg.
I Spanien finns det 84 bekräftade fall och Nordirland hade sin första positiva patient den 26 maj. I Sverige har nu 85 personer konstaterats smittade med viruset. Samma åtgärder för att undvika att få apkoppor har att göra med några allmänna riktlinjer och med restriktioner som ska användas under specifika omständigheter. Bland de förstnämnda kan vi nämna följande:
- Tvätta händerna ofta och noggrant.
- Hantera livsmedel av animaliskt ursprung med maximala sanitära åtgärder.
- Köp endast livsmedel av animaliskt ursprung från auktoriserade platser och företag.
- När du reser, vistas på platser som är certifierade av hälsomyndigheterna och där de skadedjurskontroller som utförs på platsen är tillfredsställande.
- Vid besök i naturreservat, nöjesparker eller djurparker, får du inte komma i direkt kontakt med djur och du bör hålla ett säkert avstånd från dem.
Slutsatser om utbrottet av apkoppor
När det gäller särskilda restriktioner innebär kontakt under de senaste 14-21 dagarna med sjuka personer eller att du har rest till ett geografiskt område med utbrott att du bör kontakta vården för att få råd. Isolering och screening med kompletterande metoder kan vara motiverat.
Självisolering tills konsultation är möjlig bör vara regel för personer som uppfyller dessa kriterier. Dessutom bör familjemedlemmar och personer som delar hushåll följa samma procedur tills det finns positiv eller negativ bekräftelse.
Det är viktigt att inte få panik. Som Världshälsoorganisationen har klargjort är vi ännu inte i en pandemisituation och det finns ingen ökad risk för den allmänna befolkningen, så allmänna hygienåtgärder, tidig identifiering av symptom och konsultation i tveksamma fall räcker långt.
Det världsomspännande utbrottet av apkoppor har visat att allmänheten har en begränsad kunskap om detta virus. Här presenterar vi fakta om dess ursprung, symptomen det ger upphov till, tillgänglig behandling och möjligheten till ett vaccin.
Det går att läsa om apkoppor på löpsedlar runt om i världen. Det är dock ingen ny sjukdom. Faktum är att fall bland människor har rapporterats sedan 1970-talet.
Namnet kan verka förvirrande, och informationen som cirkulerar om det orsakar också kontroverser och oro. Hur överförs detta virus mellan människor? Varför gick det från att vara en endemisk sjukdom i några få länder i Afrika till att orsaka utbrott i Europa, Amerika och Australien?
Sedan 1980-talet har fallen av apkoppor ökat. Sakta men stadigt. Vetenskapliga studier har kunnat svara på några frågor om viruset som orsakar det, men många frågetecken kvarstår.
I den här artikeln ska vi berätta vad vi vet om sjukdomen och de allra senaste bevisen, i samband med ett utbrott som Världshälsoorganisationen (WHO) följer noga.
Vad är apkoppor och hur uppstod det?
Apkoppor hos människor upptäcktes första gången 1970. Den första kända patienten var ett barn i Demokratiska republiken Kongo som hade smittkoppsliknande utslag men som inte uppfyllde alla villkor för att läkarna skulle kunna anse det vara ett fall av den redan kända sjukdomen, smittkoppor.
Däremot började inte virusets resa där. Faktum är att den första vetenskapliga registreringen av detta smittkoppsvirus hos primater, genom ett utbrott i laboratoriedjur, blev registrerat 1958.
Antikroppar mot detta virus isolerade forskare senare i gnagare och i apor av olika arter som lever i Afrika. Isolering av viruset som sådant, in vivo, kunde man dock bara göra två gånger från det vilda i den afrikanska skogen. Därför vet vi inte vad eller vem den verkliga reservoaren för detta virus är, det vill säga var den hittar en plats för att överleva och sedan orsaka utbrott.
Därför säger man att vi har att göra med en zoonos. Dessa är sjukdomar som vanligtvis överförs mellan vissa djur, men som ibland kan ta sig till människor och därefter i vissa fall kan ha en efterföljande smittväg människor emellan.
Olika poxvirus
Denna grupp av ortopoxvirus är en del av familjen poxvirus. Hittills finns det 4 arter i denna kategori som kan infektera människor:
- Smittkoppsvirus: Detta är det klassiska viruset som är känt över hela världen som hade en period av intensiv spridning och sedan utrotades från flera länder.
- Vacciniavirus: Detta är viruset som man använder för smittkoppsvaccinet. Det var just denna enorma världsomspännande vaccinationskampanj som ledde till deklarationen om utrotning i olika geografiska områden.
- Bovint poxvirus: Detta kan smitta boskapsdjur, men dess förekomst är förknippat med djur hållna fångenskap. Man har emellertid också sett enstaka mänskliga fall från kontakt med djur i djurparker och cirkusar.
- Apkoppsvirus: Det är detta virus som har ställt till problem på senare tid.
Du kanske också skulle vara intresserad av att läsa den här artikeln: Lär dig mer om reproduktionscykeln för virus
Överföring av detta virus
Zoonotisk överföring, det vill säga från djur till människa, är den bäst dokumenterade överföringen av denna sjukdom. Rapporterna vi har kommer från Afrika, och de fåtal länder där detta virus i årtionden varit nästan helt begränsat till.
Även om namnet apkoppor antyder att icke-mänskliga primater är primärt ansvariga för överföring till vår art, visar forskning på att det är gnagare som utgör den primära reservoaren. Människors förtäring av gnagare, jakt för att utrota dem som skadedjur och hantering av råttor och ekorrar verkar vara den första kontaktpunkten för infektion.
Man har på landsbygden i Afrika identifierat situationer som gör överföring från djur till människor mer sannolikt. Till exempel när människor sover på marken. Detta är också fallet om människor äter vilda djur (närmare bestämt gnagare).
Andra bevis har uteslutit faktorer som man tidigare trott vara misstänkta riskfaktorer, men som alltså inte visat sig vara det, åtminstone inte hittills. Vi kan nämna följande:
- Att äga husdjur
- Att komma i kontakt med avföring från vilda djur

Överföring mellan människor
Det nuvarande utbrottet av apkoppor beror på överföring från människa till människa, eftersom de avlägsna geografiska områdena och samtidiga fall praktiskt taget utesluter att de alla beror på zoonotiska orsaker. Detta är inget nytt, eftersom det redan tidigare har förekommit rapporter om infektioner från människa till människa.
Det kanske mest slående nu är antalet patienter som utgör infektionskedjan. Även med människor där själva kedjan inte går att definiera vet vi inte hur de kan ha blivit smittade. Man ser till exempel fall där ingen av patientens nära kontakter uppvisar några symptom.
I tidigare rapporter om utbrott på 1980- och 1990-talen nådde smittkedjan som mest 8 personer. Detta innebär att detta är maxantalet med nära kontakter efter “patient noll” som man kunnat bekräfta med en diagnos.
Detta representerar en mycket låg attackfrekvens i jämförelse med liknande sjukdomar. En sjukdoms attackfrekvens är ett epidemiologiskt mått för att avgöra hur stor andel av en patients närmaste kontakter som blir smittade av att bo ihop eller tillbringa tid tillsammans.
När man tittar på apkoppor så har de attackfrekvenser på maximalt 11%. Jämfört med klassiska smittkoppor är detta obetydligt, eftersom den senare har en attackfrekvens på 80 %.
Överföringsvägar
Man kan tro att nära kontakt är den mest sannolika överföringsvägen, men den mest specifika kända vägen för överföring mellan människor är via luftburna och kutana vägar. Med andra ord genom droppar av saliv och andra kroppsvätskor samt kontakt hud-mot-hud.
Som med vanliga smittkoppor är själva kopporna, det vill säga de hudskador och vätskor som utsöndras från dem, smittsamma. Viruset kan ta sig genom sekret för att nå andra föremål och människor.
Den låga attackfrekvensen och bristen på information om överföringskedjan för det aktuella utbrottet innebär att vi inte tydligare kan definiera de omständigheter som gör överföringen effektiv. Om det är en vanlig luftburen väg (som influensa), varför är inte fler nära kontakter till bekräftade patienter infekterade?
Ett särskilt problem som diskuteras i det nuvarande utbrottet är sexuell överföring. Det verkar vara en vanlig faktor bland patienter där infektionskedjan har blivit fastställd. Men det finns inga otvetydiga bevis, och för vissa specialister anser man inte ens att det är en möjlig väg.
Du kanske också skulle vara intresserad av att läsa den här artikeln: Läs om de 5 vanligaste sexuellt överförbara sjukdomarna
Vilka är symptomen på sjukdomen?
Inkubationstiden för apkoppor, det vill säga tiden från kontakt med viruset tills de första symptomen uppträder, varierar från 6 till 16 dagar. Det är inte helt klarlagt, men 2 veckor verkar vara snittet.
De klassiska fallen börjar med feber som kan vara från 1 till 4 dagar. I samband med detta kommer de klassiska febersymptomen, med huvudvärk, trötthet, myalgi och somnolens.
Sedan börjar det karakteristiska hudutbrottet. Det som man hittills har beskrivit är en centrifugal presentation (som börjar på kroppen och går vidare till extremiteterna) av gula koppor (fläckar) och papler (hudförhöjningar), tillsammans med vesiklar (med vätskeinnehåll) och pustler (som innehåller var) som med tiden utvecklar hårda skorpor.
Inflammation i lymfkörtlarna är ökänt i fall av apkoppor. Detta skiljer den från klassiska smittkoppor, som nästan inte har någon lymfadenopati.
Svårighetsgraden är mild för det mesta, men den kan vara dödlig i några få fall (1 % är dödligheten i Afrika). I svåra fall ser man ofta komplikationer i form av kräkningar och diarré, encefalit och lunginflammation. Vissa av patienterna får sepsis och dör av multiorgansvikt.
Det förekommer ibland även en försvagning av patientens immunsvar, vilket kan gynna superinfektion med bakterier. Detta är en av förklaringarna till de dödliga fall som når sepsis.
Det är en speciellt allvarlig situation för gravida kvinnor, eftersom de har högre dödlighet och komplikationer vid apkoppsinfektion. Vissa rapporter har också bekräftat att det kan förekomma vertikal överföring, det vill säga från den gravida kvinnan till hennes foster.
Identifiering av fall
Genom historien, från 1970 till idag, har man haft olika definitioner av hur man misstänker fall av apkoppor. Man listar dessa definitioner för att kunna identifiera patienter och isolera dem.
Varje land upprättar listor över varningsflaggor som vi bör vara medvetna om, och som sjukvårdssystemen ska reagera på med effektiva åtgärder. Det verkar vara allmänt vedertaget att man misstänker att en person kan ha sjukdomen i de fall då han eller hon har feber och vesikulära utslag, tillsammans med minst ett av följande tre symptom:
- Utslag på handflatorna eller fotsulorna.
- Inflammation i lymfkörtlarna.
- Episoder av förhöjd kroppstemperatur innan utslagen uppträder.
Detta utöver utredningen om vem som har varit i nära kontakt med den misstänkte patienten. Om personen med dessa tecken har varit i nära kontakt med någon som redan har en bekräftad diagnos är sannolikheten större att de också har fått en infektion.
Hur bekräftar man diagnosen apkoppor?
Det första steget i den diagnostiska vägen för apkoppor börjar med att läkaren har en misstanke om att en infektion med detta virus kan ligga bakom patientens symptom. Det är enligt de misstänkta fallen enligt den definition vi ger ovan.
Dessa patienter måste man först isolera så att de inte kan sprida viruset vidare till andra. Därefter kan man börja utföra olika tester för att avgöra om det går att bekräfta förekomsten av sjukdomen eller inte. Detta är ingen snabb lösning, eftersom det ännu inte finns något snabbt och allmänt test för apkoppor som är tillgängligt över hela världen.
Flera vårdinrättningar har valt att begära immunglobulintestning för IgG och IgM mot ortopoxvirus. Dessa tester är inte specifika för apkoppor, men om resultatet är positivt tillåter det att verifieringen fortsätter i väntan på mer specifika resultat, vilket kan ta lite tid.
Dessa specifika tester beror på tillgängligheten på varje vårdinrättning:
- polymeraskedjereaktion (PCR)
- immunhistokemi
- elektronmikroskopi
Dessa metoder är endast tillgängliga på vissa platser som tar emot prover från andra geografiska områden. Därför är det nästan oundvikligt att denna process kommer att dra ut på tiden. Det är viktigt att isolera misstänkta fall i väntan på en definitiv diagnos.
Immunglobuliner, PCR och immunhistokemi kräver ett blodprov från patienten. Elektronmikroskopi använder man för att göra en visuell analys av sekret om man har samlat in det och skickat till laboratoriet.
Hur behandlar man patienter med apkoppor?
Det finns ingen vedertagen och specifik behandling för apkoppor. Precis som med många andra sjukdomar som är orsakade av virus finns det inget specifikt läkemedel som kan blockera eller avbryta replikeringen av viruset.
Därför förespråkar experter isolering med stödjande åtgärder. Vissa patienter med milda symptom behöver ingen farmakologisk behandling. Andra fall är tillräckligt allvarliga för att motivera att man sätter in antivirala medel.
Det finns otillräckliga bevis på antivirala medels effektivitet för att minska komplikationer. De är reserverade för användning efter att den behandlande läkaren har gjort bedömningen att patientens tillstånd håller på att bli värre eller att han eller hon riskerar att dö. Detta gäller i snitt endast för 1 % av de diagnostiserade.
Brincidofovir och tecovirimat är namnen på två läkemedel som man har testat för behandling av ortopoxvirus. De har tidigare visat positiva resultat vid behandling av klassiska koppor, så idag representerar de det bästa alternativet vid ett utbrott.
Å andra sidan måste man även behandla komplikationer med en effektiv terapeutisk plan. Bakteriella superinfektioner, som är vanliga i svåra fall, behandlar man med antibiotika som är specifika för den identifierade mikroorganismen.
I händelse av lunginflammation eller hjärninflammation som uppträder som en komplikation under sjukhusvistelse, kan det medicinska teamet besluta om att ge livsuppehållande stödåtgärder. Detta gör man med assisterad ventilation, om patientens tillstånd motiverar det. Det skiljer sig inte mycket från hur man gör med liknande tillstånd orsakade av andra sjukdomar.

Utskrivning av patienter
Man diskuterar fortfarande vid vilken tidpunkt patienter bör få åka hem från sjukhuset. De flesta återhämtar sig tillfredsställande och har inga följdsjukdomar. Men det är problemet med överföring mellan människor som avgör frågan om när isoleringen ska upphöra.
Vid tidigare utbrott, både i Afrika och några i USA och Storbritannien, föreslog man utskrivning när sårskorporna från patienterna försvann. Man antog då att personer i det läget inte längre är smittsamma. Så är fallet med klassiska koppor.
Vissa patienter har dock visat positiva PCR-resultat i luftvägarna upp till 3 veckor efter att skorporna försvunnit. Det är inte bekräftat om detta är synonymt med en risk för att smitta andra.
Vi vet också från tidigare rapporter att det finns patienter som får lymfadenopati och hudutslag igen efter samlag efter att de har fått åka hem. Detta väcker misstanke om en förankring av viruset i underlivet, vilket kan förlänga överföringen via den vägen långt efteråt.
Finns det något vaccin?
USA:s livsmedels- och läkemedelsmyndighet (FDA) har godkänt ett vaccin som heter JYNNEOS 2019. Denna immunisering menar de är effektiv mot både smittkoppor och apkoppor.
Det har inte fastställts att det i framtiden kommer att finnas tillgängligt för massvaccinering, dock studerar man för närvarande indikationen för riskpopulationer. Människor som bor i endemiska områden, har nära kontakter med bekräftade fall och arbetare med exponering för djur som är kända för att vara reservoarer kan vara bra kandidater.
Vaccinationsschemat här är två doser med en månads mellanrum, men vi betonar att det fortfarande inte finns något godkännande för inkludering i officiella vaccinationsscheman eller för användning under omständigheterna för detta aktuella utbrott.
EU-länder arbetar dock med de juridiska frågorna om att erhålla doser som man kan ge till smittade personers nära kontakter, med tanken att det kan ge skydd för att stoppa spridningen i utsatta grupper.
Det är känt att de som vaccineras med det klassiska smittkoppsvaccinet har ett visst skydd även mot apkoppor. Skyddet som en sådan immunisering ger mot apkoppor uppskattar man till 85 %, vilket enligt många experter är mer än acceptabelt för att hålla ett utbrott under kontroll.
Faktum är att en del av det unika med detta utbrott beror på att det är få personer som är vaccinerade mot smittkoppor. Detta på grund av de geografiska områden som har förklarat detta virus utrotat. Detta kan ha ökat känsligheten hos viruspopulationer från samma familj.
Det nuvarande utbrottet: Vad vi vet
Det nuvarande utbrottet av apkoppor anser man ha börjat den 7 maj 2022, när Storbritannien rapporterade ett fall utanför Afrika. Trots detta menar vissa epidemiologer att man bör flytta detta datum bakåt i tiden till 2021, då USA rapporterade ett litet antal fall på sitt territorium.
Från början av maj till idag har det förekommit mer än 250 bekräftade fall utanför Afrika. Dessa är spridda i 16 olika länder.
Det är en situation utan motstycke, särskilt med tanke på att det finns mer än 100 misstänkta fall i isolering som väntar på en diagnos. Världshälsoorganisationen har deklarerat att det är ett utbrott men anger att det fortfarande är möjligt att kontrollera det. Dessutom anser de att risken för den allmänna befolkningen är låg.
I Spanien finns det 84 bekräftade fall och Nordirland hade sin första positiva patient den 26 maj. I Sverige har nu 85 personer konstaterats smittade med viruset. Samma åtgärder för att undvika att få apkoppor har att göra med några allmänna riktlinjer och med restriktioner som ska användas under specifika omständigheter. Bland de förstnämnda kan vi nämna följande:
- Tvätta händerna ofta och noggrant.
- Hantera livsmedel av animaliskt ursprung med maximala sanitära åtgärder.
- Köp endast livsmedel av animaliskt ursprung från auktoriserade platser och företag.
- När du reser, vistas på platser som är certifierade av hälsomyndigheterna och där de skadedjurskontroller som utförs på platsen är tillfredsställande.
- Vid besök i naturreservat, nöjesparker eller djurparker, får du inte komma i direkt kontakt med djur och du bör hålla ett säkert avstånd från dem.
Slutsatser om utbrottet av apkoppor
När det gäller särskilda restriktioner innebär kontakt under de senaste 14-21 dagarna med sjuka personer eller att du har rest till ett geografiskt område med utbrott att du bör kontakta vården för att få råd. Isolering och screening med kompletterande metoder kan vara motiverat.
Självisolering tills konsultation är möjlig bör vara regel för personer som uppfyller dessa kriterier. Dessutom bör familjemedlemmar och personer som delar hushåll följa samma procedur tills det finns positiv eller negativ bekräftelse.
Det är viktigt att inte få panik. Som Världshälsoorganisationen har klargjort är vi ännu inte i en pandemisituation och det finns ingen ökad risk för den allmänna befolkningen, så allmänna hygienåtgärder, tidig identifiering av symptom och konsultation i tveksamma fall räcker långt.
Samtliga citerade källor har granskats noggrant av vårt team för att säkerställa deras kvalitet, tillförlitlighet, aktualitet och giltighet. Bibliografin för denna artikel ansågs vara tillförlitlig och av akademisk eller vetenskaplig noggrannhet.
- Marennikova SS, Seluhina EM, Malceva NM, Ladnyj ID. Poxviruses isolated from clinically ill and asymptomalically infected monkeys and a chimpanzee. Bulletin of the World Health Organization. 1972;46(5):613–20. pmid:4340220.
- Doty JB, Malekani JM, Kalemba LN, Stanley WT, Monroe BP, Nakazawa YU, et al. Assessing Monkeypox Virus Prevalence in Small Mammals at the Human-Animal Interface in the Democratic Republic of the Congo. Viruses. 2017;9(10):03. pmid:28972544.
- Ogoina D, Iroezindu M, James HI, Oladokun R, Yinka-Ogunleye A, Wakama P, Otike-Odibi B, Usman LM, Obazee E, Aruna O, Ihekweazu C. Clinical course and outcome of human monkeypox in Nigeria. Clinical Infectious Diseases. 2020 Oct 15;71(8):e210-4.
- Coto, C. E. (2009). Virus sin fronteras: el caso del virus cow pox, agente de la viruela bovina. Química Viva, 8(2), 57-63.
- Reynolds MG, Carroll DS, Olson VA, Hughes C, Galley J, Likos A, et al. A silent enzootic of an orthopoxvirus in Ghana, West Africa: Evidence for multi-species involvement in the absence of widespread human disease. American Journal of Tropical Medicine and Hygiene. 2010;82(4):746–54. pmid:20348530
- Mbala PK, Huggins JW, Riu-Rovira T, Ahuka SM, Mulembakani P, Rimoin AW, et al. Maternal and Fetal Outcomes among Pregnant Women with Human Monkeypox Infection in the Democratic Republic of Congo. Journal of Infectious Diseases. 2017;216(7):824–8. pmid:29029147.
- Jezek Z, Grab B, Szczeniowski M, Paluku KM, Mutombo M. Clinico-epidemiological features of monkeypox patients with an animal or human source of infection. Bulletin of the World Health Organization. 1988;66(4):459–64. pmid:2844428
- Nolen LD, Osadebe L, Katomba J, Likofata J, Mukadi D, Monroe B, Doty J, Hughes CM, Kabamba J, Malekani J, Bomponda PL, Lokota JI, Balilo MP, Likafi T, Lushima RS, Ilunga BK, Nkawa F, Pukuta E, Karhemere S, Tamfum JJ, Nguete B, Wemakoy EO, McCollum AM, Reynolds MG. Extended Human-to-Human Transmission during a Monkeypox Outbreak in the Democratic Republic of the Congo. Emerg Infect Dis. 2016 Jun;22(6):1014-21. doi: 10.3201/eid2206.150579. Erratum in: Emerg Infect Dis. 2016 Oct;22(10 ): PMID: 27191380; PMCID: PMC4880088.
- Reynolds, M. G., Yorita, K. L., Kuehnert, M. J., Davidson, W. B., Huhn, G. D., Holman, R. C., & Damon, I. K. (2006). Clinical manifestations of human monkeypox influenced by route of infection. The Journal of infectious diseases, 194(6), 773-780.
- Mwanbal, P. T., Tshioko, K. F., Moudi, A., Mukinda, V., Mwema, G. N., Messinger, D., … & Esposito, J. J. (1997). Casos humanos de viruela de los monos en Kasai Oriental, Zaire (1996-1997). Eurosurveillance, 2(5), 33-35.
- Chittick G, Morrison M, Brundage T, Nichols WG. Short-term clinical safety profile of brincidofovir: A favorable benefit–risk proposition in the treatment of smallpox. Antiviral research. 2017 Jul 1;143:269-77.
- Grosenbach DW, Honeychurch K, Rose EA, Chinsangaram J, Frimm A, Maiti B, Lovejoy C, Meara I, Long P, Hruby DE. Oral tecovirimat for the treatment of smallpox. New England Journal of Medicine. 2018 Jul 5;379(1):44-53.
- Reynolds MG, Davidson WB, Curns AT, Conover CS, Huhn G, Davis JP, et al. Spectrum of infection and risk factors for human monkeypox, United States, 2003. Emerging Infectious Diseases. 2007;13(9):1332–9. pmid:18252104.
- Panning M, Asper M, Kramme S, Schmitz H, Drosten C. Rapid detection and differentiation of human pathogenic orthopox viruses by a fluorescence resonance energy transfer real-time PCR assay. Clinical Chemistry. 2004;50(4):702–8. pmid:14962998.
Denna text erbjuds endast i informativt syfte och ersätter inte konsultation med en professionell. Vid tveksamheter, rådfråga din specialist.








