Hur man tar hand om barn med psoriasis
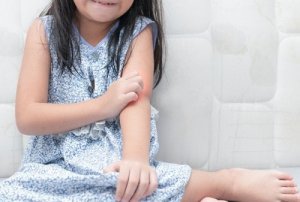
Psoriasis är en sjukdom som drabbar både män och kvinnor. Runt 2-3% av befolkningen är utsatt för den, men den är ganska sällsynt hos barn. I denna artikel ska vi tala om hur man tar hand om barn med psoriasis.
Psoriasis
Psoriasis är en inflammatorisk autoimmun hudsjukdom. Den karaktäriseras av fjällig hud och rodnad. Även om den inte är smittsam så kan den vara ärftlig och kronisk.
En frisk kropp producerar normala hudceller var tredje till var fjärde vecka. Psoriasis får dock dessa celler att förnyas mycket snabbt, runt var 15:e dag. Det innebär att döda celler ansamlas i form av fläckar.
Psoriasis kan drabba varje kroppsdel men dyker vanligtvis upp på armbågar, händer, mage och rygg.
Sjukdomen visar sig vanligtvis efter ungdomsåren men kan dyka upp närsomhelst, inklusive hos unga barn.
Utlösare

Exponering för solen är en av utlösarna av psoriasis hos barn.
Några faktorer som kan utlösa ett utbrott av psoriasis eller förvärra det är:
- Virala, bakterie- eller svampinfektioner
- Trauma eller hudskador
- Psykologiska faktorer, inklusive stress
- För stor exponering för solen (att bränna sig)
- Brist på solljus och kallt väder
Vi rekommenderar att du läser: Autoimmun sjukdom: mat du bör äta respektive undvika
Symptom hos barn med psoriasis
Symptomen som visar sig hos barn är ofta samma som hos vuxna. De vanligaste typer av psoriasis bland barn är:
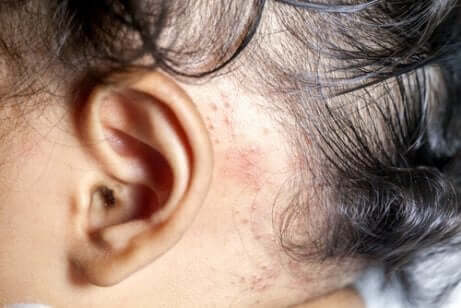
- Plackpsoriasis: detta karaktäriseras av röda hudlesioner med silvriga fjäll. Dessa lesioner dyker vanligtvis upp på armbågar, knän och överkropp. De kan även drabba enbart skalpen.
- Guttat psoriasis: detta är den vanligaste typen bland barn och ungdomar. Den visar sig vanligtvis efter en infektion i form av små droppformade lesioner på överkropp och lemmar. De kan dock även bildas på skalpen.
- Invers psoriasis: även om den är ovanlig bland barn så kan de drabbas.
Behandling av barn med psoriasis
Du bör tala med din barnläkare om du misstänker att ditt barn lider av detta tillstånd eller om det finns en familjehistorik av psoriasis.
Först måste ni träffa en läkare. Endast en barnläkare kommer kunna diagnostisera psoriasis korrekt.
Därifrån kan man gå vidare med behandling, vilket vanligtvis inkluderar fuktkrämer eller andra lokala behandlingar (såsom salicylsyra).
Man måste dock komma ihåg att psoriasis plötsligt kan visa sig i form av fläckar och påverka barnets självkänsla, speciellt om de är utspridda.
Därför är det viktigt att hjälpa barnet att komma över och acceptera problemet, samt stödja det psykologiskt. Du måste se till att dess självkänsla upprätthålls.
Vidare är det nödvändigt att förklara för barnet att det kommer gagnas av behandlingen och att fjällen och obehaget kan minskas eller försvinna, även om tillståndet är kroniskt.
Du bör läsa: Fem positiva vanor när man har psoriasis
Slutsats
På grund av det faktum att det är en autoimmun sjukdom och de många faktorer som kan utlösa den är det bäst att agera snabbt och förebygga utlösare (stress, solbränna, hudsår).
Här kommer några avslutande rekommendationer som kan vara hjälpsamma:
- Använd väldigt mild bad- eller duschgel. Se även till att skölja av den väl.
- Eftersom kyla kan förvärra tillståndet ska du klä ditt barn varmt i platt av naturliga fibrer. Den bästa rekommendationen är bomull.
- Följ behandlingen som läkaren ordinerar.
- Tala alltid med din barnläkare innan du applicerar en naturlig kur mot psoriasis, speciellt när det handlar om barn.
- Stöd alltid ditt barn.
Psoriasis är en sjukdom som drabbar både män och kvinnor. Runt 2-3% av befolkningen är utsatt för den, men den är ganska sällsynt hos barn. I denna artikel ska vi tala om hur man tar hand om barn med psoriasis.
Psoriasis
Psoriasis är en inflammatorisk autoimmun hudsjukdom. Den karaktäriseras av fjällig hud och rodnad. Även om den inte är smittsam så kan den vara ärftlig och kronisk.
En frisk kropp producerar normala hudceller var tredje till var fjärde vecka. Psoriasis får dock dessa celler att förnyas mycket snabbt, runt var 15:e dag. Det innebär att döda celler ansamlas i form av fläckar.
Psoriasis kan drabba varje kroppsdel men dyker vanligtvis upp på armbågar, händer, mage och rygg.
Sjukdomen visar sig vanligtvis efter ungdomsåren men kan dyka upp närsomhelst, inklusive hos unga barn.
Utlösare

Exponering för solen är en av utlösarna av psoriasis hos barn.
Några faktorer som kan utlösa ett utbrott av psoriasis eller förvärra det är:
- Virala, bakterie- eller svampinfektioner
- Trauma eller hudskador
- Psykologiska faktorer, inklusive stress
- För stor exponering för solen (att bränna sig)
- Brist på solljus och kallt väder
Vi rekommenderar att du läser: Autoimmun sjukdom: mat du bör äta respektive undvika
Symptom hos barn med psoriasis
Symptomen som visar sig hos barn är ofta samma som hos vuxna. De vanligaste typer av psoriasis bland barn är:
- Plackpsoriasis: detta karaktäriseras av röda hudlesioner med silvriga fjäll. Dessa lesioner dyker vanligtvis upp på armbågar, knän och överkropp. De kan även drabba enbart skalpen.
- Guttat psoriasis: detta är den vanligaste typen bland barn och ungdomar. Den visar sig vanligtvis efter en infektion i form av små droppformade lesioner på överkropp och lemmar. De kan dock även bildas på skalpen.
- Invers psoriasis: även om den är ovanlig bland barn så kan de drabbas.
Behandling av barn med psoriasis

Du bör tala med din barnläkare om du misstänker att ditt barn lider av detta tillstånd eller om det finns en familjehistorik av psoriasis.
Först måste ni träffa en läkare. Endast en barnläkare kommer kunna diagnostisera psoriasis korrekt.
Därifrån kan man gå vidare med behandling, vilket vanligtvis inkluderar fuktkrämer eller andra lokala behandlingar (såsom salicylsyra).
Man måste dock komma ihåg att psoriasis plötsligt kan visa sig i form av fläckar och påverka barnets självkänsla, speciellt om de är utspridda.
Därför är det viktigt att hjälpa barnet att komma över och acceptera problemet, samt stödja det psykologiskt. Du måste se till att dess självkänsla upprätthålls.
Vidare är det nödvändigt att förklara för barnet att det kommer gagnas av behandlingen och att fjällen och obehaget kan minskas eller försvinna, även om tillståndet är kroniskt.
Du bör läsa: Fem positiva vanor när man har psoriasis
Slutsats
På grund av det faktum att det är en autoimmun sjukdom och de många faktorer som kan utlösa den är det bäst att agera snabbt och förebygga utlösare (stress, solbränna, hudsår).
Här kommer några avslutande rekommendationer som kan vara hjälpsamma:
- Använd väldigt mild bad- eller duschgel. Se även till att skölja av den väl.
- Eftersom kyla kan förvärra tillståndet ska du klä ditt barn varmt i platt av naturliga fibrer. Den bästa rekommendationen är bomull.
- Följ behandlingen som läkaren ordinerar.
- Tala alltid med din barnläkare innan du applicerar en naturlig kur mot psoriasis, speciellt när det handlar om barn.
- Stöd alltid ditt barn.
Samtliga citerade källor har granskats noggrant av vårt team för att säkerställa deras kvalitet, tillförlitlighet, aktualitet och giltighet. Bibliografin för denna artikel ansågs vara tillförlitlig och av akademisk eller vetenskaplig noggrannhet.
- Lustia, M. M., Luna, P. C., Nocito, M. J., Soutelo, M. J., Posse, M. L. C., Marchesi, C., … & Mazzini, M. Á. (2009). Psoriasis: comorbilidades en nuestra población. Dermatología Argentina, 15(5), 340-343. https://dermatolarg.org.ar/index.php/dermatolarg/article/view/459
- Batista Romagosa, M., & Pérez Bruzón, M. (2009). Elementos más importantes en la patogenia de la psoriasis. Medisan, 13(3), 0-0. http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1029-30192009000300009
- Mayo Clinic staff. (n.d.). Psoriasis. Clínica Mayo. https://www.mayoclinic.org/es-es/diseases-conditions/psoriasis/symptoms-causes/syc-20355840
- Alfonso-Valdés, M. E. (2012). Inmunopatogenia de la psoriasis. Impacto en las manifestaciones clínicas y el tratamiento de la enfermedad. Revista Cubana de Hematología, Inmunología y Hemoterapia, 28(4), 357-373. http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=s0864-02892012000400005
- Defez, J. A., & Martínez, M. M. (2016). Psoriasis en la infancia y adolescencia. PediatríaIntegral, 234. https://www.pediatriaintegral.es/wp-content/uploads/2016/06/Pediatria-Integral-XX-04_WEB.pdf#page=28
- I. Vidal Olmo, A. Vicente Villa. (nd.). Psoriasis. Asociación Española de Pediatría. https://www.aeped.es/sites/default/files/documentos/psoriasis_0.pdf
Denna text erbjuds endast i informativt syfte och ersätter inte konsultation med en professionell. Vid tveksamheter, rådfråga din specialist.








